現在、日本集中治療医学会より、生命維持治療の「差し控え」
生命維持治療の「差し控え」と「終了」とは何か
ガイドライン案では、
- 差し控え(withholding):
新たな生命維持治療を開始しないこと - 終了(withdrawing):
既に開始している生命維持治療を中止すること
が挙げられています。
対象となるのは、人工呼吸器、昇圧薬、
重要なのは、これらが「命を軽んじる判断」ではなく、医学的妥当
なぜ今、このガイドライン案が出されたのか
背景には、
- 超高齢社会の進行
- 医療技術の高度化
- 本人の意思確認が困難なケースの増加
- 医療現場の倫理的負担
といった社会的要因があります。
終末期医療においては、治療の継続が常に最善とは限りません。
ガイドライン案は、こうした状況において意思決定を構造化し、
ガイドライン案が示す基本原則
整理すると、重要なポイントは次の通りです。
- 患者本人の意思の尊重(事前指示やACPを含む)
- 医療チームによる合議
- 医学的妥当性の確認
- 患者や家族との丁寧な対話
- 記録の明確化
ここで強調されているのは、「一人で決めない」という姿勢です。
差し控えや終了は、個人の価値観や思いつきではなく、複数の視点
よくある誤解
① 「治療をやめることを推奨しているのか?」
そのような趣旨ではありません。
あくまで「医学的に適切で、本人の意思に沿う場合」に限り、
② 法的に問題はないのか?
本ガイドライン案は、既存の判例や倫理指針を踏まえつつ、
③ 家族だけで決めてよいのか?
本人意思が不明な場合でも、
現場の視点から見た意義
終末期医療の現場では、
- 「これ以上の治療は意味があるのか」
- 「やめることは見捨てることなのか」
- 「家族はどう受け止めるのか」
といった葛藤が常に存在します。
今回のガイドライン案は、そうした葛藤を“正解で裁く”
生命維持治療の差し控えや終了は、放置や諦めとは異なります。
むしろ、
緩和ケアの専門医から見た特徴
今回のガイドラインでは緩和医療学会が日本集中治療医学会、日本救急医学会、日本循環器学会の3学会にプラスして加わって4学会で作成されています。
緩和ケアに関してまとまった章立てが設けられているのが特徴で(下に案のリンクを貼っています)、私も目を通しましたが、具体的な薬剤の使用法なども言及されている点が特徴だと感じました。
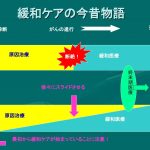
緩和ケアは生活の質を向上させるケアであり、早い段階から提供されるべきもので、その対象は終末期に限ったものではありません。
今回のガイドライン案では、緩和ケアは初期段階から提供されるべきもので、治療か緩和の二択ではないと明記されているのが良いと感じました。
緩和ケアと治療の終了はイコールではないことも改めて示されており、その点はますます周知が望まれる点だと考えます。
今回のガイドライン案では、
今後、私たちに求められること
この議論は医療者だけの問題ではありません。
- 自分がどのような医療を望むのか
- どの段階まで治療を受けたいのか
- 誰に意思を託すのか
こうした問いは、誰にとっても無関係ではありません。
ACP(人生会議)の重要性も、今後さらに増していくでしょう。
結び
生命維持治療の終了・差し控えは、感情的なテーマです。しかし、
今回のガイドライン案は、「治療をやめるかどうか」
医療は常に「命を守る」ことを目指します。その中で、
今後、意見募集を経て内容が確定していく予定ですが、