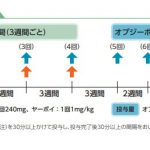
皆さんはがん難民という言葉を聞いたことがあるでしょうか?
がん難民とは、一定以上進行したがんであるにもかかわらず、担当医や入院する病院がなくなってしまうことです。
しばしばがんの高度進行期や終末期になってこのがん難民になってしまい、大変な事態に陥ってしまう方もいます。
実はこうならないように予防策はいくつかあるのですが、知らずに動いて、望まぬがん難民となってしまっているケースがあるのが現実です。
本稿は簡単に、いくつかの予防法について記します。
世間では、緩和ケア=末期と捉えられていますが、ことこの問題に関しては、緩和ケアを遠ざけるとがん難民に近づきます。
それなので、結論から言いますと、早め早めに緩和ケアをよく知る医療者と相談を重ねておくことが有効な対策となるでしょう。
緩和ケアと標準治療の狭間でがん難民にならないために
がん難民になりたくない。
その言葉をすでにご存知の方からも、そのような話はよく聞きます。
しかしポイントを押さえていれば、がん難民にはならないということをご存知ですか?
あえて言えば、がん難民になるのは、早期から緩和ケアを受けていないからです。
詳しく書いていきます。
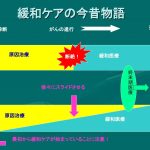
がん難民にならないためにはこの図をけして忘れない

何度か紹介している上の図。
具体的には下記の記事でも解説しています。
早期から根治まで・早期から最後まで 在宅緩和ケア・入院緩和ケアも対応
この図はがん難民にならないために重要なので、目に焼き付けておいてください。
図の上、原因治療と緩和ケアを分けるやり方、これはがん難民になりやすいです。
原因治療と緩和ケアに「狭間」「隙間」を作るやり方です。
では上の図の場合、どうなるでしょうか?
上の図の場合に「がん難民」になる経緯
治療を続けています。
しかし治療が効かなくなります。
そこで「緩和ケアに行ってください」「緩和ケアに専念しましょう」と言われます。
患者さんやご家族はそれを受け止めることができません。
対応は親切な、(科学的根拠に関しての明示は十分ではない)免疫治療等のクリニック<※ポイント;入院施設がない>で希望をもって治療に臨みます。
しかしそのうち、終末期を迎えます。
すると、もともとの病院との関係は切れてしまっており、また「治る」と信じているため緩和ケア病棟などともコンタクトを取っておりません。
どこも診てくれるところがなくなり、「難民」となってしまい、大変な思いを経験されることになります。
例外的に治療病院でも、科学的根拠の乏しい治療を行う他の診療所等に軸足を移された方も診療継続してくれる場合もありますが、「それではこちらではもう終診ですね」と病院や担当医の方針で関係が切れてしまうケースがあります。
前者の場合はラッキーですが、後者の場合は特に注意が必要です。
なぜ早期緩和ケアを受けていると「がん難民」になりにくいか
早期緩和ケアは「予防」を含むケアです。
効能が見えにくいのですが、実はがんの患者さんを待ち構えている落とし穴を防ぐ役割があり、それが余命の延長等に寄与している可能性もあります。
参考;早期からの緩和ケア外来が目指すもの 余命の延長・予後の改善
実は悲惨な未来を避ける有効な手段なのですが、少なからぬ方が実際に問題が起こったり直面したりしてからでないと対策に本腰を入れないという悲しい現実から、緩和ケアの受診が遅れます。
では早期緩和ケアの何がどのように、がん難民となるのを防ぐのでしょうか?
① がん治療中から現在の位置を確認できる
日本の現在の医療の状況として、外来で多くの時間をかけることが困難です。
したがって、患者さんが聞くべき情報を聞けていない、ということがあります。
事前に、「この化学療法が最後のレジメの化学療法になる」等の情報をしっかり得られていれば、治療終了時にも心の準備や具体的な準備が可能となっていることにつながります。
緩和ケアの外来は、主治医・担当医の外来を補完し、主治医の言葉の意味を伝えたり、逆に尋ねるべきことについてアドバイスしたりします。
② がん難民にならないように入院施設等を確保する
①のように、いざという”前”に事前に動けるように配慮するのが緩和ケアです。
治療が終了となった後も、非標準治療のクリニックだけに通院するとがん難民になります(一律に非標準治療がいけないということではなく、やり方が良くないという意味です)。
あるいはより良い治療を求めて、これまでかかっていた病院となんら交渉等することなく、無断や反対を押し切って病院を移ったりすると、ケースによっては「もううちの病院は主担当ではありません」という判断が下されることがあります。
さらに問題なのは、科学的根拠の乏しい治療を行う機関は、緊急時の入院対応ベッドを持っていない場合もあることです。急に状態が変わった際に、どこも入院するところがなくなってしまいます。
そのため本来、有事の際には受け入れてくれる緩和ケア病棟・ホスピスや在宅医療機関へつながっておくことは欠かせません。望んだらすぐに診てくれるわけではないのです。
現在がん等の治療中ならば、治療を行っている病院が入院を引き受けてくれますが、上述のような経緯で入院ベッドがあるかかりつけ病院がなくなってしまう場合は要注意で、そのまま高度進行期や終末期になるとがん難民のリスクが上昇します。
事前からそれらの状況を知悉した医療者(例えば早期からの緩和ケア外来等)によってしっかりサポートを受ければ、「やっておくべきこと」が提案され、適切な医療機関につながりやすくなります。それには「今後どうなるのか」を予測する視点が必要不可欠で、緩和ケアの従事者はその観点を持っていることが支援に役立つのです。
この視点が乏しい医療者だけに関与してもらっている場合は、がん難民が近づきます。
緩和ケアと標準治療の狭間や隙間は実は存在しない

緩和ケアと標準治療の狭間や隙間、あるいはがん難民という言葉自体が、早期からの緩和ケアの未達成を物語っています。
それらの言葉は、緩和ケアが普及した世界では、本来存在しない言葉です。
実際に上の図に再び目を通して頂ければと思いますが、下の「早期緩和ケア型」には狭間も隙間もありませんね。
がん難民にならないための有効な方策は、本当の緩和ケアの専門家に早くからかかってみることです。
症状もないのに? と思いがちですが、有事にその布石が活きることになります。
そして今、本当に何が必要なのか、何をすべきなのか、その情報を提供してくれるでしょう。